- Kirjoittaja Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Viimeksi muokattu 2025-11-02 20:14.
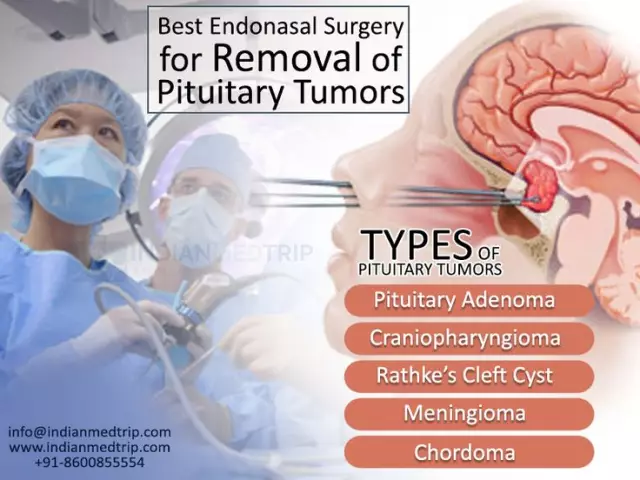
Aivolisäkkeen mikroadenoma

Aivolisäke sijaitsee kallon sphenoidisen luun syvennyksessä, jota kutsutaan Turkin satulaksi. Aivolisäke on tärkein keskushermosto, joka tuottaa useita hormoneja, jotka säätelevät perifeeristen hormonaalisten rauhasten toimintaa. Lisäksi aivolisäke stimuloi kehon kasvua ja rintamaidon muodostumista. Aivolisäkkeessä erotetaan kaksi lohkoa - etuosa (adenohypofysiikka) ja takaosa (neurohypofysiikka). Adenohypofyysin solut tuottavat kilpirauhasta stimuloivaa hormonia (stimuloi kilpirauhanen), adrenokortikotrooppista hormonia (stimuloi lisämunuaisia), gonadotrooppisia hormoneja (vaikuttaa miesten ja naisten sukupuolirauhasiin) sekä prolaktiinia (stimuloi imetystä) ja kasvuhormonia (stimuloi kasvua). Neurohypofysiikka kerääntyy ja erittää vasopressiiniä veressä (vähentää virtsan määrää) ja oksitosiinia (lisää kohdun lihassyiden sävyä). Aivolisäkkeen sairaudet voivat ilmetä vähentämällä tai lisäämällä sen hormonaalista aktiivisuutta, ja kasvainten ulkonäkö on myös mahdollista. Aivolisäkkeen kasvaimet voivat tuottaa hormoneja tai olla passiivisia tässä asiassa.
Hypotalamuksen ja aivolisäkkeen kasvaimet
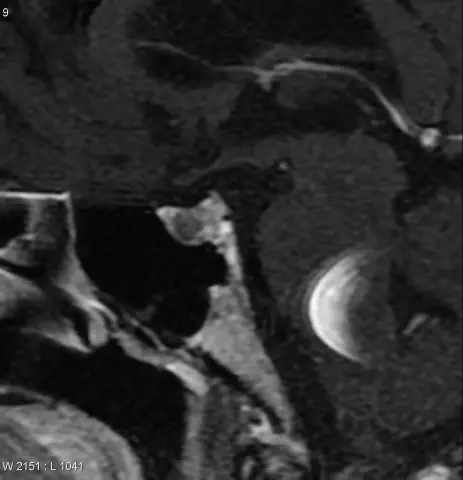
Tärkeimmät neoplasmat sella turcican alueella ovat aivolisäkkeen makro- ja mikroadenoomat, kraniofaryngioomat, meningiomat. Aivolisäkkeen adenoomat muodostavat noin 15% kaikista kallonsisäisistä kasvaimista. Diagnoosivaikeudet ovat mahdollisia aivolisäkkeen kasvainten pienen koon vuoksi. Aivolisäkkeen hormonaalisesti inaktiiviset muodostumat ilmenevät usein myöhään, kun ympäröivien kudosten puristumisoireita ilmenee. Adenoomat luokitellaan hormonaalisen aktiivisuuden ja koon mukaan. Sekretorisen aktiivisuuden suhteen hallitsevat prolaktinoomat, somatotropinoomat ja kortikotropinoomat. Joskus hormonaalinen aktiivisuus on sekoitettu. Neljännes kaikista adenoomista ei tuota hormoneja. Aivolisäkkeen kasvaimet jaetaan niiden koon ja invasiivisten ominaisuuksien perusteella kahteen vaiheeseen: mikroadenoomat, makroadenoomat. Mikroadenoomat, joiden halkaisija on alle 10 mm,älä muuta sella turcican rakennetta eivätkä aiheuta ympäröivien kudosten puristumisoireita. Suurempia kasvaimia kutsutaan makroadenoomiksi.
Aivolisäkkeen mikroadenooman oireet
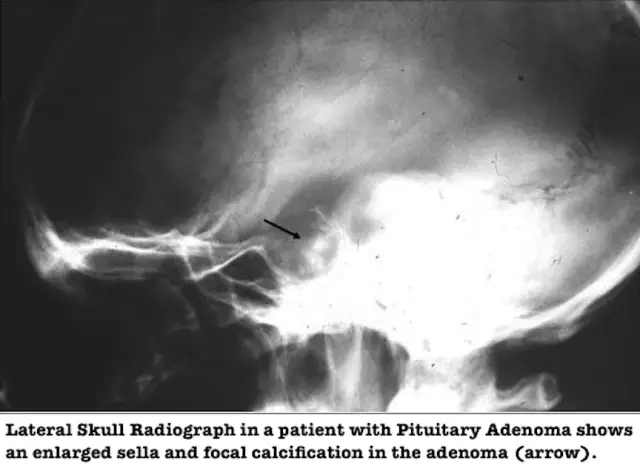
Aivolisäkkeen mikroadenooma on usein vahingossa havaittu. Tämä johtuu kuvantamisen diagnostisten tekniikoiden, mukaan lukien tietokonetomografia ja aivojen magneettikuvaus, suuresta esiintyvyydestä. Usein neurologi määrää tällaisen tutkimuksen. Ja joskus potilas päättää itsestään itsestään jostain syystä tehdä aivojen tomografian. Kallon röntgenkuva ei ole informatiivinen suhteessa aivolisäkkeen mikroadenoomiin.
Aivolisäkkeen mikroadenooman oireet riippuvat vain sen hormonaalisesta aktiivisuudesta. Mikroadenoma ei purista ympäröiviä kudoksia, joten näkökentän häiriöitä ja päänsärkyä ei yleensä esiinny. Kuten aiemmin mainittiin, 25%: lla kaikista aivolisäkkeen kasvaimista ei ole hormonaalista aktiivisuutta. Mikroadenoomat eivät vielä erittele. Tällöin kasvain ei aiheuta valituksia eikä se ole syy lääkärin apua.
Hormonaalisesti aktiiviset mikroadenoomat ovat useimmiten prolaktinoomia. Nämä kasvaimet ovat yleisiä naisilla. Prolaktiini estää ovulaatiota, stimuloi imetystä ja edistää painonnousua. Yleensä naiset menevät lääkäriin valituksissa kuukautiskierron häiriöistä ja hedelmättömyydestä. Harvemmin, erittäin korkealla prolaktiinipitoisuudella, purkaus maitorauhasista (spontaani tai paineinen) on mahdollista. Jos prolaktinooma esiintyy miehellä, impotenssi ja purkaus maitorauhasista ovat mahdollisia. Prolaktiinin ylimäärä veressä ilmenee ruumiinpainon kasvuna tavallisen päivittäisen rutiinin, ravitsemuksen aikana.

Kasvuhormonit tuottavat kasvuhormonia. Tällaiset mikroadenoomat ilmenevät eri tavalla aikuisilla ja lapsilla. Lapsilla somatotropinoomat ilmenevät ensisijaisesti ruumiinpituuden liiallisena kasvuna. Aikuisilla luiden kasvualueet ovat kiinni, joten ruumiinpituuden kasvu on mahdotonta. Ylimääräinen kasvuhormoni aiheuttaa akromegaliaa. Kliinisesti tauti ilmenee käsien ja jalkojen lisääntymisenä, sormien paksuutena, kulmakarvojen kasvuna ja kasvojen karkeutena. Ääni laskee. Akromegalia aiheuttaa toissijaista diabetes mellitusta, valtimon hypertensiota ja lisää onkopatologian riskiä.
Kortikotropinoomat tuottavat adrenokortikotrooppista hormonia. Tämä hormoni stimuloi kortisolin tuotantoa lisämunuaisissa. Potilaat kehittävät Itsenko-Cushingin taudin. Ensinnäkin potilaan ulkonäkö muuttuu. Raajat ohenevat lihasten surkastumisen ja rasvakudoksen uudelleenjakautumisen seurauksena, ihonalaiset rasvat kertyvät pääasiassa vatsaan. Kirkkaat venytysmerkit, joiden paksuus on yli 1 cm (striae), ilmestyvät vatsan etuseinän iholle. Kasvot muuttuvat kuunmuotoisiksi, poskissa on aina punastuminen. Potilailla kehittyy sekundaarinen diabetes mellitus ja valtimoverenpainetauti. Muutokset henkisissä reaktioissa ja käyttäytymisessä ovat yleisiä.
Aivolisäkkeen mikroadenooman syyt
Useat tekijät voivat olla aivolisäkkeen mikroadenooman syy. Kasvainten muodostuminen tällä alueella perustuu geneettiseen taipumukseen, naispuolinen sukupuoli ja aivolisäkkeen toiminnalliset ylikuormitukset ovat myös tärkeitä. Tällaisia ylikuormituksia ovat raskaus, synnytys, abortti, imetys, hormonaalinen ehkäisy. Näiden tekijöiden lisäksi aivolisäkkeen mikroadenooman syy voi olla keskushermoston tarttuva prosessi, traumaattinen aivovaurio.
Aivolisäkkeen mikroadenooman hoito
Aivolisäkkeen mikroadenooman hoito riippuu sen hormonaalisesta aktiivisuudesta. Jos koulutus ei vapauta hormoneja, ainoa taktiikka sen suhteen tulisi olla havainnointi.
Prolaktinoomia hoidetaan onnistuneesti konservatiivisesti. Endokrinologi määrää kabergoliinia tai bromikreptiiniä pitkään kuukausittaisten hormonaalisten tutkimusten ja säännöllisen magneettikuvausvalvonnan valvonnassa. Prolaktinoomien koko pienenee usein ja ne menettävät hormonaalisen aktiivisuuden 2 vuoden kuluessa. Konservatiivisen hoidon vaikutuksen puuttuessa potilas lähetetään leikkaukseen. Sädehoitoa käytetään harvoin.
Kirurginen hoito on välttämätöntä kortikotropiinille ja kasvuhormonille. Näiden kasvainten sädehoito suoritetaan joskus. Näiden aivolisäkkeen mikroadenoomien toiminnan estämiseksi on lääkkeitä. Somatotropinoomien koko pienenee ja menettää aktiivisuutensa, kun käytetään keinotekoisia somatostatiinin analogeja (Lanreotide ja Octreotide). Kortikotropinoomat reagoivat hoidon kulkuun chloditaanilla (lisämunuaiskuoren hormonien biosynteesin estäjä) yhdessä reserpiinin, parlodelin, difeniinin, peritolin nimittämisen kanssa. Useimmiten lääkkeitä käytetään valmistelemaan radikaalia hoitoa ja leikkauksen jälkeisenä aikana. Kirurgisen hoidon ja sädehoidon mahdottomuuden tapauksessa käytetään vain konservatiivista hoitoa.
Artikkeliin liittyvä YouTube-video:
Tiedot on yleistetty ja toimitettu vain tiedotustarkoituksiin. Kun sairauden ensimmäiset oireet ilmenevät, ota yhteys lääkäriisi. Itsehoito on vaarallista terveydelle!