- Kirjoittaja Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Viimeksi muokattu 2025-11-02 20:14.
Fosfolipidien oireyhtymä
Artikkelin sisältö:
- Syyt ja riskitekijät
- Taudin muodot
- Oireet
- Diagnostiikka
- Hoito
- Mahdolliset komplikaatiot ja seuraukset
- Ennuste
- Ehkäisy
Antifosfolipidioireyhtymä (APS) on hankittu autoimmuunisairaus, jossa immuunijärjestelmä tuottaa vasta-aineita (fosfolipidivasta-aineet, aPL) omien solujensa kalvojen fosfolipideille tai tietyille veriproteiineille. Tässä tapauksessa havaitaan veren hyytymisjärjestelmän vaurioita, patologiaa raskauden ja synnytyksen aikana, verihiutaleiden määrän vähenemistä sekä useita neurologisia, iho- ja sydän- ja verisuonitauteja.

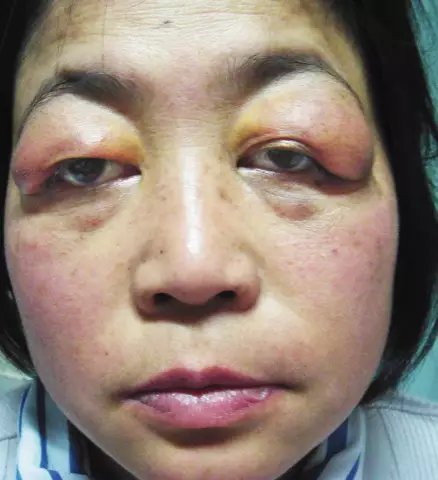
Antifosfolipidioireyhtymän ihon ilmentymät
Tauti kuuluu trombofiiliseen ryhmään. Tämä tarkoittaa, että sen pääasiallinen ilmenemismuoto on useiden alusten toistuva tromboosi.
Ensimmäistä kertaa tietoa erityisten auto-vasta-aineiden roolista hyytymisjärjestelmän häiriöiden kehittymisessä sekä taudin tunnusomaisista oireista esitti englantilainen reumatologi H. R. W. Hughes vuonna 1986 ja vuonna 1994 Lontoossa pidetyssä kansainvälisessä symposiumissa termi Hughes.
Antifosfolipidioireyhtymän esiintyvyyttä väestössä ei ole täysin ymmärretty: spesifisten vasta-aineiden esiintyminen terveiden ihmisten veressä löytyy eri lähteiden mukaan 1-14 prosentissa tapauksista (keskimäärin 2-4 prosentissa), niiden määrä kasvaa iän myötä, etenkin kroonisten sairauksien ollessa kyseessä. Nuorten (jopa pikemminkin lasten ja nuorten) taudin ilmaantuvuus on kuitenkin huomattavasti suurempi kuin vanhuksilla.
Nykyaikaisten käsitteiden mukaan antifosfolipidivasta-aineet ovat heterogeeninen ryhmä immunoglobuliineja, jotka reagoivat negatiivisesti tai neutraalisti varautuneiden eri rakenteiden fosfolipidien kanssa (esimerkiksi vasta-aineet kardiolipiinille, vasta-aineet beeta-2-glykoproteiinille, lupuksen antikoagulantti).
On huomattava, että naiset sairastuvat viisi kertaa useammin kuin miehet, huippu laskee keski-ikään (noin 35 vuotta).
Synonyymit: Hughesin oireyhtymä, fosfolipidioireyhtymä, fosfolipidivasta-aine-oireyhtymä.
Syyt ja riskitekijät
Taudin syitä ei ole vielä selvitetty.
On huomattava, että antifosfolipidivasta-aineiden taso nousee väliaikaisesti tiettyjen virus- ja bakteeri-infektioiden taustalla:
- hepatiitti C;
- infektiot, jotka aiheuttavat Epstein-Barrin virus, ihmisen immuunikatovirus, sytomegalovirus, parvovirus B19, adenovirus, herpes zoster -virukset, tuhkarokko, vihurirokko, influenssa;
- lepra;
- tuberkuloosi ja muiden mykobakteerien aiheuttamat sairaudet;
- salmonelloosi;
- stafylokokki- ja streptokokki-infektiot;
- q kuume; jne.
Tiedetään, että antifosfolipidioireyhtymää sairastavilla potilailla erilaisten autoimmuunisairauksien ilmaantuvuus on suurempi kuin väestön keskiarvo. Tämän tosiasian perusteella jotkut tutkijat ehdottavat geneettistä taipumusta tautiin. Todisteena tässä tapauksessa mainitaan tilastotiedot, joiden mukaan 33% APS-potilaiden sukulaisista oli antifosfolipidivasta-aineiden kantajia.

Antifosfolipidioireyhtymän patogeneesi
Useimmiten eurooppalaisissa ja amerikkalaisissa populaatioissa mainitaan kolme geneettistä pistemutaatiota, jotka saattavat liittyä taudin muodostumiseen: Leidenin mutaatio (tekijän V mutaatio veren hyytymisessä), protrombiinigeenin G20210A mutaatio ja 5,10-metyleenitetrahydrofolaattireduktaasi C677T -geenin vika.
Taudin muodot
Seuraavat antifosfolipidioireyhtymän alatyypit erotetaan:
- antifosfolipidioireyhtymä (kehittyy minkä tahansa vuonna 1985 tunnistetun taudin, useammin autoimmuunin, taustalla);
- primaarinen antifosfolipidioireyhtymä (kuvattu vuonna 1988);
- katastrofaalinen (CAFS, kuvattu vuonna 1992);
- seronegatiivinen (SNAFS, jaettu erilliseen ryhmään vuonna 2000);
- todennäköinen APS tai pre-antifosfolipidioireyhtymä (kuvattu vuonna 2005).
Vuonna 2007 löydettiin oireyhtymän uudet lajikkeet:
- mikroangiopaattinen;
- toistuva katastrofaalinen;
- ylittää.
Muiden patologisten tilojen yhteydessä antifosfolipidioireyhtymä luokitellaan seuraavasti:
- primaarinen (se on itsenäinen sairaus, joka ei liity muihin patologioihin);
- toissijainen (kehittyy samanaikaisen systeemisen lupus erythematosuksen tai muiden autoimmuunisairauksien, lupuksen kaltaisen oireyhtymän, infektioiden, pahanlaatuisten kasvainten, vaskuliitin, tiettyjen lääkkeiden farmakoterapian taustalla).
Oireet
Antifosfolipidivasta-aineiden liikkeeseen systeemisessä verenkierrossa liittyvä kliininen kuva vaihtelee vasta-aineiden oireettomasta kuljettamisesta hengenvaarallisiin ilmentymiin. Itse asiassa mikä tahansa elin voi olla mukana antifosfolipidioireyhtymän kliinisessä kuvassa.
Vasta-aineet voivat vaikuttaa haitallisesti hyytymisjärjestelmän säätelyprosesseihin aiheuttaen niiden patologisia muutoksia. AFL: n vaikutus sikiön kehityksen päävaiheisiin todettiin myös: hedelmöitetyn munasolun implantaation (kiinnittymisen) vaikeus kohtuontelossa, häiriöt istukan verenkierrossa ja istukan vajaatoiminnan kehittyminen.

Antifosfolipidioireyhtymän kliiniset oireet
Tärkeimmät olosuhteet, joiden ulkonäkö voi viitata antifosfolipidioireyhtymän esiintymiseen:
- toistuva tromboosi (erityisesti alaraajojen ja aivojen, sydämen valtimoiden syvät laskimot);
- toistuva keuhkoembolia;
- ohimenevät aivoverenkierron iskeemiset häiriöt;
- aivohalvaus;
- episyndrooma;
- koreiforminen hyperkineesi;
- multippeli neuriitti;
- migreeni;
- poikittainen myeliitti;
- sensorineuraalinen kuulonalenema;
- ohimenevä näön menetys;
- parestesia (tunnottomuuden tunne, ryömivät hiipimet);
- lihas heikkous;
- huimaus, päänsärky (jopa sietämätöntä);
- henkisen alueen loukkaukset;
- sydäninfarkti;
- sydämen venttiililaitteen vaurio;
- krooninen iskeeminen kardiomyopatia;
- intrakardiaalinen tromboosi;
- valtimo- ja keuhkoverenpainetauti;
- maksan, pernan, suoliston tai sappirakon sydänkohtaukset;
- haimatulehdus;
- astsiitti;
- munuaisinfarkti;
- akuutti munuaisten vajaatoiminta;
- proteinuria, hematuria;
- nefroottinen oireyhtymä;
- ihovaurio (retikulaarinen, elävä - esiintyy yli 20%: lla potilaista, tromboflebiittiset haavaumat, sormien ja varpaiden gangreeni, useita vaihtelevia voimakkaita verenvuotoja, violetti varvasoireyhtymä)
- synnytyspatologia, esiintymistiheys - 80% (sikiön menetys, useammin II ja III kolmanneksella, myöhäinen gestoosi, preeklampsia ja eklampsia, kohdunsisäinen kasvun hidastuminen, ennenaikainen syntymä);
- trombosytopenia 50-100 x 10 9 / l.
Diagnostiikka
Koska tauti voi ilmetä monista erilaisista oireista, diagnoosi on usein vaikeaa.
Antifosfolipidioireyhtymän diagnoosin tarkkuuden parantamiseksi vuonna 1999 muotoiltiin luokitteluperusteet, joiden mukaan diagnoosi katsotaan vahvistetuksi, kun (vähintään) yksi kliininen ja yksi laboratorio-merkki yhdistetään.
Kliiniset kriteerit (anamneesitietojen perusteella) ovat verisuonten tromboosi (yksi tai useampi minkä tahansa kaliiperin verisuonitromboosin jakso missä tahansa kudoksessa tai elimessä, ja tromboosi on vahvistettava instrumentaalisesti tai morfologisesti) ja raskauspatologia (yksi luetelluista vaihtoehdoista tai niiden yhdistelmä):
- yksi tai useampi normaalin sikiön kohdunsisäinen kuolema 10. raskausviikon jälkeen;
- yksi tai useampia tapauksia normaalin sikiön ennenaikaisessa syntymässä ennen 34 raskausviikkoa vakavan preeklampsian, eklampsian tai vakavan istukan vajaatoiminnan vuoksi;
- kolme tai useampia peräkkäisiä tapauksia normaalin raskauden spontaanista lopettamisesta (jos vanhemmilta puuttuu anatomisia vikoja, hormonaalisia häiriöitä ja kromosomaalisia poikkeavuuksia) ennen 10. raskausviikkoa.
Laboratoriokriteerit:
- kardiolipiini IgG- tai IgM-isotyypin vasta-aineet, jotka on havaittu seerumissa keski- tai suurina pitoisuuksina vähintään 2 kertaa vähintään 12 viikon kuluttua standardoidulla entsyymiin liittyvällä immunosorbenttimäärityksellä (ELISA);
- beeta-2-glykoproteiini-1 IgG- ja (tai) IgM-isotyypin vasta-aineet, jotka on havaittu seerumissa keski- tai suurina pitoisuuksina vähintään 2 kertaa vähintään 12 viikon kuluttua standardoidulla menetelmällä (ELISA);
- lupus-antikoagulantti plasmassa kahdessa tai useammassa tutkimuksessa vähintään 12 viikon välein kansainvälisten suositusten mukaisesti määritettynä.

Antifosfolipidioireyhtymän diagnoosi sisältää useita laboratoriotutkimuksia
Antifosfolipidioireyhtymän katsotaan vahvistuneen, jos on olemassa yksi kliininen ja yksi laboratorioehto. Tauti on suljettu pois, jos fosfolipidivasta-aineita, joilla ei ole kliinisiä tai kliinisiä ilmenemismuotoja ilman aPL: ää, havaitaan alle 12 viikon tai yli 5 vuoden ajan.
Hoito
Taudin hoidossa ei ole yleisesti hyväksyttyjä kansainvälisiä standardeja; lääkkeet, joilla on immunosuppressiivisia vaikutuksia, eivät ole osoittaneet riittävää tehokkuutta.
Antifosfolipidioireyhtymän lääkehoito on suunnattu pääasiassa tromboosin ehkäisyyn, jota käytetään:
- epäsuorat antikoagulantit;
- verihiutaleiden vastaiset aineet;
- hypolipideemiset aineet;
- aminokinoliinivalmisteet;
- verenpainelääkkeet (tarvittaessa).
Mahdolliset komplikaatiot ja seuraukset
Tärkein vaara antifosfolipidioireyhtymää sairastaville potilaille on tromboottiset komplikaatiot, jotka vaikuttavat arvaamattomasti kaikkiin elimiin, mikä johtaa elinten verenkierron akuutteihin häiriöihin.

Fosfolipidien oireyhtymä johtaa keskenmenoon
Hedelmällisessä iässä olevat naiset ovat lisäksi merkittäviä komplikaatioita:
- keskenmeno;
- sikiön viivästynyt kohdunsisäinen kehitys heikentyneen istukan verenkierron ja kroonisen hypoksian seurauksena;
- istukan irtoaminen;
- gestoosi, preeklampsia, eklampsia.
Ennuste
Valtimoiden tromboosia, tromboottisten komplikaatioiden suurta esiintyvyyttä ja trombosytopeniaa pidetään ennusteen kannalta epäedullisina tekijöinä suhteessa kuolleisuuteen APS: ssä, ja lupuksen antikoagulantin läsnäoloa pidetään laboratorio-merkkiaineina. Taudin kulku sekä tromboottisten komplikaatioiden vakavuus ja esiintyvyys ovat arvaamattomat.
Ehkäisy
Taudin kehittymistä ei voida estää lääketieteen nykyisellä kehitystasolla. Kuitenkin jatkuva annostarkkailu antaa meille mahdollisuuden arvioida tromboottisten komplikaatioiden riski, estää ne usein ja havaita samanaikainen patologia ajoissa.
Artikkeliin liittyvä YouTube-video:

Olesya Smolnyakova Hoito, kliininen farmakologia ja farmakoterapia Tietoja kirjoittajasta
Koulutus: ylempi, 2004 (GOU: n VPO "Kursk State Medical University"), erikoislääke "Yleislääketiede", tutkinto "lääkäri". 2008-2012 - KSMU: n kliinisen farmakologian osaston jatko-opiskelija, lääketieteiden kandidaatti (2013, erikoisala "farmakologia, kliininen farmakologia"). 2014--2015 - ammatillinen uudelleenkoulutus, erikoisuus "Johtaminen koulutuksessa", FSBEI HPE "KSU".
Tiedot on yleistetty ja toimitettu vain tiedotustarkoituksiin. Kun sairauden ensimmäiset oireet ilmenevät, ota yhteys lääkäriisi. Itsehoito on vaarallista terveydelle!