- Kirjoittaja Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Viimeksi muokattu 2025-11-02 20:14.
Ihmisen papilloomavirus naisilla
Artikkelin sisältö:
- Syyt ja riskitekijät
- Taudin muodot
- Ihmisen papilloomaviruksen oireet naisilla
- Diagnostiikka
- Ihmisen papilloomaviruksen aiheuttamien sairauksien hoito naisilla
- Mahdolliset komplikaatiot ja seuraukset
- Ennuste
- Ehkäisy
Naisten ihmisen papilloomavirus on ryhmä papilloomavirusperhettä, johon kuuluu 27 lajia ja yli 170 tyyppiä tai kantaa.
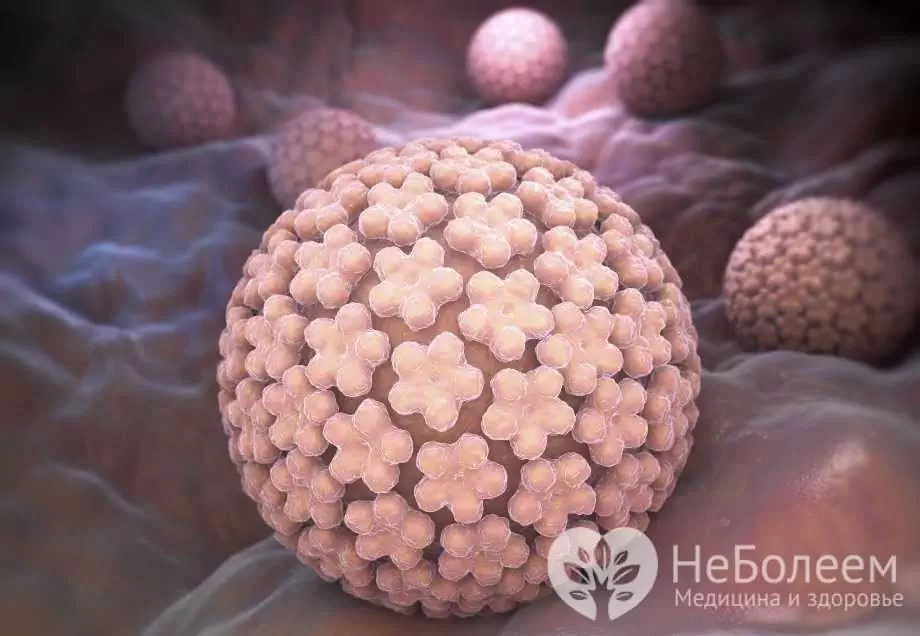
Ihmisen papilloomavirus
Ihmisen papilloomavirukselle on ominaista suuri tarttuvuus ja laajalle levinnyt esiintyvyys. Eri lähteiden mukaan 60-90% kaikista lisääntymisikäisistä on saanut ihmisen papilloomaviruksen. Eniten viruskantotapauksia on rekisteröity ikäryhmässä 18-30 vuotta. HPV pystyy provosoimaan hyvänlaatuisten ja pahanlaatuisten kasvainten kehittymisen:
- HPV-tyypit 1-5, 7-10, 12, 14, 15, 17, 19-24, 26-29, 49, 57 vastaavat syyliä, 27, 28, 49 - tasainen, HPV 7 - teurastajan syyliä, HPV 2, 4, 27, 29, 57 - mauton, HPV 3, 5, 8, 9 - filiforminen);
- HPV-tyypit 6, 11, 16, 18, 31, 33, 35, 42-44, 54 aiheuttavat sukupuolielinten syyliä tai sukuelinten tai hengitysteiden papilloomia;
- HPV-tyypit 16, 18, 30, 31, 33, 39, 40, 42, 43, 51, 52, 55, 57, 58, 59, 61, 62, 64, 67-70 voivat aiheuttaa syöpää edeltävän patologian, joista korkein kannat 16 ja 18 ovat onkogeenisiä.
Ihmisen papilloomavirus tarttuu tartunnan saaneelta terveelle ihmiselle, kun taas samanaikainen tai peräkkäinen infektio useilla virustyypeillä on mahdollista.
Syyt ja riskitekijät
HPV pääsee naisen kehoon pääasiassa seksuaalisen kanssakäymisen kautta (tartunnan todennäköisyys seksuaalisen kanssakäymisen aikana on 66%), mutta myös kontakti ja kotitalouslähetys ovat mahdollisia. Kun se pääsee iholle tai limakalvoille, virus pääsee soluun, jonka sisällä se voi olla sytoplasmassa (episomaalinen tai hyvänlaatuinen muoto) tai tunkeutua solun ytimeen ja lisätä sen geenit genomiinsa (introsomaalinen tai pahanlaatuinen muoto).
Ihmisen papilloomavirusinfektion riskitekijöitä ovat:
- virtsateiden tartuntataudit;
- seksuaalisen toiminnan alkaminen aikaisin ja usein kumppanimuutokset;
- suojaamaton seksi;
- useita abortteja;
- immuunipuutostilat;
- raskauden aika;
- henkilökohtaisen hygienian sääntöjen noudattamatta jättäminen;
- huonoja tapoja.
HPV: n tartuntamahdollisuutta synnytyksen aikana ei ole täysin määritelty. On tietoa tartuntatautien havaitsemisesta lapsilla sekä tytöillä ennen seksuaalisen toiminnan alkamista. Joidenkin raporttien mukaan ihmisen papilloomaviruksen DNA: ta löytyy vastasyntyneiden nenänielun aspiraatista noin 33 prosentissa tapauksista.

Mahdollisuus saada HPV yhdynnän kautta on 66%
Naisten tartuntariski kasvaa hormonaalisten häiriöiden, usein esiintyvän stressin, hypotermian ja suun kautta otettavien ehkäisyvalmisteiden pitkäaikaisen käytön seurauksena.
Taudin muodot
Ihmisen papilloomavirus on jaettu kolmeen ryhmään:
- ei-onkogeeninen;
- alhainen onkogeenisuus;
- korkea onkogeenisuus.
HPV: n aiheuttaman taudin kliinisen kuvan ominaisuuksista riippuen määritetään seuraavat virusinfektioiden muodot:
- piilevä tai viruksen kantaja - virus ei ilmene pitkään aikaan, se havaitaan yleensä diagnoosin aikana toisesta syystä;
- subkliininen - virus aiheuttaa neoplasmien (kondyloomien ja syylien) muodostumisen, jotka eivät välttämättä ole näkyvissä paljaalla silmällä niiden pienen koon vuoksi;
- kliininen - virus lisääntyy aktiivisesti ihmiskehossa, mikä johtaa paljaalla silmällä näkyvien kasvainten muodostumiseen.
Kun virus vaikuttaa ihoon syylien muodostumisella, niiden seuraavat muodot ovat: mauton (yksinkertainen, tavallinen) syyli, litteä (nuorekas), istukas, filiforminen (papilloomat, akrokordit). HPV aiheuttaa myös sukupuolielinten syyliä (anogenitaaliset papilloomat).
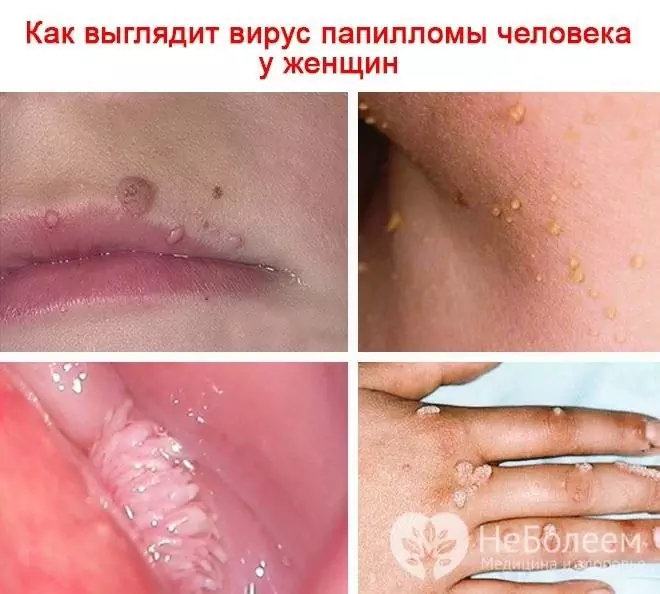
Jos naisen ihmisen papilloomavirus tartuttaa ihon, syyliä, kondyloomia, papilloomia esiintyy
Hengitysteiden uusiutuva papillomatoosi, toinen HPV: n aiheuttama sairaus, luokitellaan seuraavasti:
- nuorekas - taudin debyytti lapsenkengissä tai 11-12-vuotiaana;
- aikuinen - taudin puhkeaminen 30-40 tai 60 vuoden kuluttua.
Ihmisen papilloomaviruksen oireet naisilla
Naisilla ihmisen papilloomavirus etenee subkliinisesti 13-34% tapauksista, kliinisesti selvä patologinen prosessi kirjataan 1-3%: lla potilaista, muissa infektio on latentti. Sukupuolielinten tarttuva prosessi voi pahentua vulvovaginiitin, endokervisiitin ja sukupuoliteitse tarttuvien tautien (klamydia, sukuelinten herpes, gonorrhea, trichomoniasis, kuppa) taustalla.
Ihmisen papilloomaviruksen yleisimmät oireet virtsa- ja virtsateiden naisilla ovat kutina ja polttaminen sukupuolielinten alueella, patologinen emättimen vuoto, kipu yhdynnän aikana ja / tai sen jälkeen, dysuriset ilmiöt. Spesifinen merkki HPV-vaurioista urogenitaalialueella naisilla on vulvan, emättimen ja kohdunkaulan kondylomatoosi. Anogenitaalisen yhdynnän harjoittajilla papilloomat sijaitsevat usein perineumissa ja perianaalialueella.
Kutina ja polttaminen sukuelinten alueella on yleinen oire ihmisen papilloomaviruksesta naisilla
Ihon patologisen prosessin kehittymisen aiheuttaneen viruksen tyypistä riippuen taudin kliiniset oireet voivat vaihdella. Ihon patologiset muutokset havaitaan pääsääntöisesti 1-6 kuukautta tartunnan jälkeen. Ihon väri vahingoittuneilla alueilla ei yleensä muutu; joissakin tapauksissa papilloomat ovat valkoisia tai ruskeita. Papilloomat ovat ihon ja limakalvojen hyvänlaatuisia kasvaimia ja ovat ympäröivien kudosten yläpuolelle ulkonevia sidekudoskasvuja. Koska ne sisältävät verisuonia, ne vuotavat loukkaantuneina.
Vulgarisyyliillä on kiinteä kasvain, jonka halkaisija on yli 1 mm ja karkea keratinoitunut pinta, ne ovat alttiita fuusioille keskenään ja vahingoittavat merkittäviä ihoalueita. Useimmissa tapauksissa kasvaimet lokalisoituvat käsien iholle, yleensä ryhmissä, mutta joissakin tapauksissa on olemassa yksi ainoa patologia. Jos potilaalla on kroonisia sairauksia samoin kuin muissa immuunipuutteisissa olosuhteissa, patologinen prosessi on taipumus leviämään. Yksittäisissä tapauksissa voi esiintyä mautettujen syyliä pahanlaatuista rappeutumista.
Plantaarisyylien kehittyessä jalan iholle ilmestyy sinetti, jossa on kiiltävä pinta ja ulkoneva reunus. Joissakin tapauksissa muita pienempiä kasvaimia esiintyy yhden syylän ympärillä. Jalan syyliä loukkaantuu helposti, minkä jälkeen niistä tulee tuskallisia, varsinkin kun kävelet. Samasta syystä sekundaarinen (bakteeri) infektio lisätään niihin useammin kuin muihin HPV: n aiheuttamiin kasvaimiin.
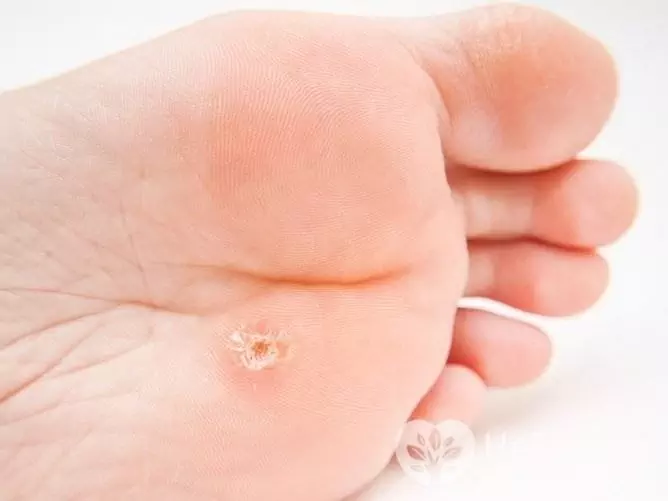
Istukan syyliä aiheuttaa HPV
Litteät syyliä näyttävät sileiltä tasaisilta, pyöristetyiltä kasvaimilta, joilla voi olla vaaleanpunainen tai kellertävä sävy. Niiden ero muihin syyliin, jos pinnalla ei ole keratinisaatiokerrosta, samoin kuin siinä, että niitä ei koskaan muodostu nivusiin, kämmenten ja jalkojen ihoon, eikä niitä käytännössä esiinny 40 vuoden kuluttua.
Filiformiset syyliä tai papilloomia diagnosoidaan noin puolella yli 50-vuotiaista potilaista, jotka ovat hakeneet hoitolaitosta ihon kasvainten vuoksi, ja 80-vuotiaiden ja sitä vanhempien ikäryhmässä niitä esiintyy 100%. Yleensä papilloomat sijaitsevat silmien ympärillä, kaulassa, kainaloissa, rintojen alla ja nivusissa. Aluksi ne ovat pieniä kyhmyjä, jotka eivät ole alttiita keratinisaatiolle eivätkä poikkea väriltään muusta ihosta. Tulevaisuudessa kyhmyt kasvavat kooltaan, niillä on ohut jalka. Papilloomat loukkaantuvat helposti tulehtuneena ja tuskallisena. Toisin kuin useimmat muut syylät, heillä ei ole taipumusta spontaaniin itseratkaisuun.
Potilaiden toistuvan hengitysteiden papillomatoosin kehittyessä papilloomat kasvavat hengitysteiden limakalvoilla nenäontelosta keuhkojen ääreisosiin, useimmiten kärsivät kurkunpään limakalvot. Tämä patologia ilmenee käheydessä, huudon heikkoudessa. Vaikeissa tapauksissa (yleensä samanaikaisen immuunipuutoksen kanssa) hengitysteiden tukos.
Diagnostiikka
Epäillyn HPV: n diagnostisten toimenpiteiden kompleksi naisilla riippuu vaurion tyypistä ja patologisen prosessin sijainnista. Joten filamenttisten syylien tunnistamiseksi riittää tutkimus, ja joillekin muille tarvitaan monimutkainen analyysi ihmisen ihmisen papilloomaviruksesta DNA-diagnoosimenetelmillä.
Kun ihmisen papilloomavirus vaikuttaa urogenitaaliseen alueeseen, diagnoosi suoritetaan gynekologisella tutkimuksella sekä:
- kolposkopia (emättimen sisäänkäynnin, emättimen seinämien ja kohdunkaulan emättimen alueen tutkimus kolposkoopilla);
- kohdunkaulan kanavasta ja kohdunkaulasta otettujen näytteiden sytologinen tutkimus;
- tutkimus polymeraasiketjureaktion menetelmällä, jonka avulla voidaan tunnistaa HPV: n läsnäolo ja tyyppi.

Jos naisen epäillään saaneen HPV: n, kolposkopiaa suositellaan kohdunkaulan tilan arvioimiseksi
Joissakin tapauksissa ihon kasvaimet edellyttävät tunnistamista dermatoskopian avulla, tutkia haavoitetulta alueelta peräisin olevia raaputuksia polymeraasiketjureaktion avulla.
Ihmisen papilloomaviruksen aiheuttamien sairauksien hoito naisilla
Ihmisen papilloomaviruksen etiotrooppista hoitoa ei ole kehitetty, tarvittaessa käytetään oireenmukaista hoitoa. Ihmisen papilloomaviruksen aiheuttamat kasvaimet on poistettava.
Papilloomien, sukupuolielinten syyliä ja syyliä poistetaan useilla menetelmillä, suosituin on sähköhävitys. Sähköhävityksen avulla on mahdollista poistaa sekä yksittäiset kasvaimet että vaikuttaa laajasti kärsineisiin alueisiin. Sähköhävityksen negatiivisiin puoliin kuuluu anestesian tarve sekä arpien riski erityisesti suurella vaikutusalueella.
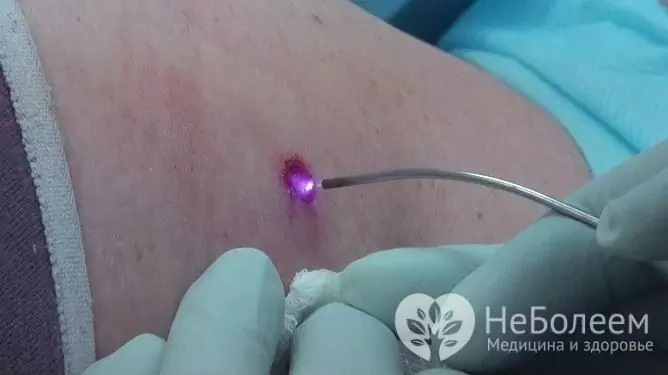
Naisen HPV: n aiheuttamat papilloomat, kondyloomat, syylät poistetaan onnistuneesti laserilla
Kryodestruktiomenetelmä, eli kudosten tuhoaminen erittäin matalissa lämpötiloissa, antaa sinulle mahdollisuuden poistaa kasvaimet ilman anestesiaa ja ilman myöhempää arpien muodostumista, mutta sitä on rajoitettu (sitä on hankalaa käyttää vaikeasti saavutettavissa alueilla).
Laseroterapian avulla voit poistaa kasvaimet ilman jälkiarvoja ja vahingoittamatta ympäröiviä kudoksia. Tämä menetelmä vaatii paikallispuudutusta.
Jos epäillään mahdollista pahanlaatuisuutta, neoplasma poistetaan leikkausveitsellä sieppaamalla ympäröivät kudokset, joihin ei ole vaikutusta, ja lähetetään sitten histologiseen tutkimukseen.
Jos virus vaikuttaa kohdunkaulan limakalvoon, kirurginen hoito, laser tai kylmähoito voidaan tarvita.
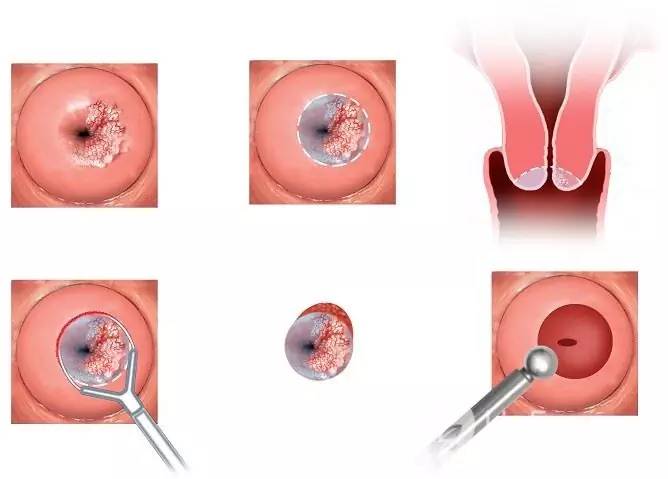
Kohdunkaulan kartio on eräänlainen kirurginen hoito kohdunkaulan vahingoittumiselle ihmisen papilloomaviruksella
Uusiutumisriski on suuri (noin 30%) millä tahansa hoitomenetelmällä, koska vain viruksen aiheuttama kasvain poistuu ja itse virus pysyy kehossa. Yleistyneen patologian tapauksessa systeeminen viruslääke, immunomodulaattoreiden ja vitamiinivalmisteiden käyttö voi olla tarkoituksenmukaista.
Naisia, jotka suunnittelevat raskautta, ja raskaana olevia naisia, joiden epäillään aiheuttavan sukupuolielinten ihmisen papilloomaviruksen tartunnan, suositellaan valvomaan gynekologia. Koska viruslääkkeillä voi olla haitallinen vaikutus kehittyvään sikiöön ja viruksen leviämisen riski sikiöön on suhteellisen pieni, ihmisen papilloomaviruksen hoitoa naisilla raskauden aikana lykätään lapsen syntymään.
Mahdolliset komplikaatiot ja seuraukset
Naisilla ihmisen papilloomaviruksella infektoituneet kasvaimet ovat joissakin tapauksissa alttiita pahanlaatuiselle rappeutumiselle. Jotkut papilloomavirustyypit edistävät nenänielun, kohdunkaulan, häpyjen ja emättimen karsinooman, pahanlaatuisten perianaalisten kasvainten kehittymistä.
Ennuste
Joissakin tapauksissa HPV-infektion aiheuttama ihon ja / tai limakalvojen kasvainten itseresoluutio on mahdollista. Kun syyliä kehittyy iholla henkilöillä, joilla on normaali immuniteetti, heidän spontaanin häviämisensä havaitaan pääsääntöisesti noin 67 prosentissa tapauksista.
Ennuste on yleensä hyvä. Poikkeuksena on onkogeenisten ihmisen papilloomaviruksen aiheuttama infektio.
Ehkäisy
Onkogeenisten HPV-kantojen ensisijaisen ehkäisyn toimenpiteisiin kuuluu naisten rokotus, joka on tehokkain ennen seksuaalisen toiminnan alkamista ja jota suositellaan siksi 11-13-vuotiaana, mutta se voidaan suorittaa myöhemmin (vasta-aiheinen raskauden ja imetyksen aikana).
Lisäksi naisten HPV-tartunnan estämiseksi on suositeltavaa noudattaa yleisiä ennaltaehkäiseviä toimenpiteitä:
- henkilökohtaisen hygienian sääntöjen noudattaminen;
- sukupuoliteitse tarttuvien infektioiden oikea-aikainen hoito;
- ehkäisymenetelmien käyttö;
- rento seksi kieltäytyminen;
- huonojen tapojen hylkääminen;
- kehon puolustuskyvyn vahvistaminen (asianmukainen ravitsemus, hyvä lepo, riittävä fyysinen aktiivisuus, oleskelu raikkaassa ilmassa jne.);
- hypotermian välttäminen;
- stressin ja henkisen rasituksen välttäminen.
Artikkeliin liittyvä YouTube-video:

Anna Aksenova Lääketieteellinen toimittaja Tietoja kirjoittajasta
Koulutus: 2004-2007 "Ensimmäinen Kiovan lääketieteellinen korkeakoulu" -erikoisuus "Laboratoriodiagnostiikka".
Tiedot on yleistetty ja toimitettu vain tiedotustarkoituksiin. Kun sairauden ensimmäiset oireet ilmenevät, ota yhteys lääkäriisi. Itsehoito on vaarallista terveydelle!






